UNAIDS và WHO vừa ban hành hướng dẫn cập nhật về đạo đức nghiên cứu khi triển khai thử nghiệm can thiệp dự phòng HIV. Hướng dẫn là kết quả của hơn 80 chuyên gia trong suốt 1 năm và là lần cập nhật tiếp theo sau 21 năm tính từ hướng dẫn đầu tiên.
Với 1,7 triệu người nhiễm HIV mới trong năm 2019, việc phát triển các phương pháp mới trong can thiệp dự phòng lây nhiễm HIV là một vấn đề cấp thiết. Tuy đẫ có các can thiệp mới được phát triển trong những năm gần đây, như thuốc điều trị dự phòng trước phơi nhiễm (PrEP), vòng đặt âm đạo Dapivirine hay thuốc tiêm tác dụng lâu dài Cabotegravir, nhu cầu về các can thiệp dự phòng HIV dễ sử dụng và hiệu quả vẫn còn cao.
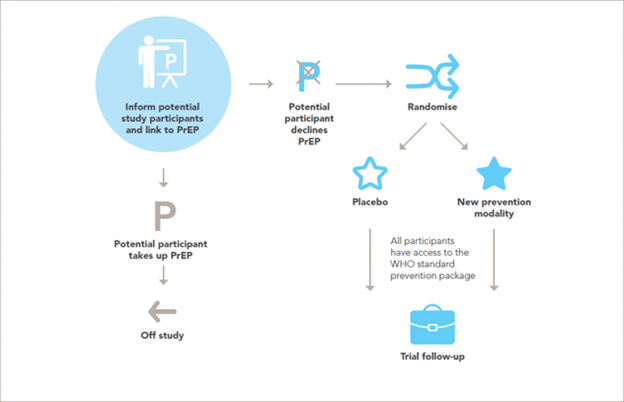
Tuy nhiên, việc phát triển các can thiệp dự phòng HIV mới cần phải lưu ý việc bảo vệ người tham gia nghiên cứu về an toàn và hiệu quả của các phương pháp can thiệp.
Nghiên cứu trên người cần dược quản lý bởi một khung nghiên cứu chặt chẽ với các tiêu chí về đạo đức. Hướng dẫn liệt kê và giải thích 14 điểm cần lưu ý về đạo đức nghiên cứu khi triển khai nghiên cứu can thiệp dự phòng HIV. Nghiên cứu nên được triển khai ở nhóm đối tượng có khả năng nhận được nhiều lợi ích nhất từ can thiệp – như nhóm nguy cơ cao hay trẻ nữ vị thành niên, phụ nữ trong vùng có tỷ lệ nhiễm HIV cao.
Hướng dẫn mới được ban hành với kỳ vọng cung cấp thông tin cập nhật cho các bên liên quan trong việc triển khai một thử nghiệm can thiệp dự phòng HIV đáp ứng các tiêu chuẩn về đạo đức, khoa học, với mục tiêu tiến tới không còn người mắc mới HIV.
Link tải Hướng dẫn
Sau đây là câu chuyện về dạo đức trong nghiên cứu HIV
Celine làm nội trợ và sống ở một vùng nông thôn ớ Cameroon, phía tây Trung Phi. Sáu năm trước, khi bị chẩn đoán nhiễm HIV, chị tham gia chương trình thử thuốc lâm sàng đang được tiến hành ở khu vực y tế của chị vào lúc đó. Lần đầu tôi gặp Celine, hơn một năm về trước, chị đã qua 18 tháng mà không có bất kì liệu pháp kháng retrovirus nào hết, và chị rất yếu. Chị bảo tôi rằng chị thôi đến phòng khám khi hết thuốc thử vì chị không có đủ tiền vé xe buýt và quá yếu để có thể đi bộ hết 35 cây số. Trong quá trình thử thuốc, chị được phát thuốc kháng retrovirus miễn phí và chi phí di chuyển được chu cấp bởi quỹ nghiên cứu. Tất cả kết thúc khi kì thử thuốc hoàn thành, khiến Celine không còn phương án gì để thay thế. Chị không thể nói lại cho tôi tên các loại thuốc chị nhận được trong thời gian thử, hay ngay cả mục đích của đợt thử thuốc là gì. Tôi chẳng buồn hỏi chị kết quả của đợt thử thuốc là gì vì rõ ràng là chị cũng sẽ không biết được chút gì. Nhưng điều khiến tôi băn khoăn nhất là việc Celine đã kí đơn đồng ý tham gia thử thuốc, nhưng rõ ràng chị không hiểu hệ lụy của việc tham gia hay điều gì sẽ xảy ra với chị một khi chương trình thử nghiệm đã xong.
Tôi chia sẻ câu chuyện này với các bạn như là một ví dụ của những việc có thể xảy ra với người tham gia thử nghiệm thuốc lâm sàng khi nó bị tiến hành qua loa. Có lẽ kì thử thuốc này cho những kết quả khả quan. Có thể nó còn được đăng trên những tạp chí khoa học tên tuổi. Có lẽ nó sẽ cho các bác sĩ trên khắp thể giới biết rõ hơn về việc làm sao có thể coi sóc bệnh nhân HIV một cách tốt hơn. Nhưng cái giá phải trả cho những điều ấy là hàng trăm bệnh nhân mà, cũng như Celine, bị bỏ mặc một mình xoay sở một khi kì thử thuốc đã kết thúc.
Hôm nay tôi đến đây tuyệt nhiên không phải là để đề xuất rằng việc thử nghiệm lâm sàng HIV ở các nước đang phát triển là xấu. Trái lại, thử nghiệm lâm sàng là công cụ cực kì hữu hiệu và rất cần thiết để đối phó với gánh nặng bệnh tật ở các nước đang phát triển. Tuy nhiên, sự bất cân bằng giữa các nước giàu hơn và các nước đang phát triển trong vấn đề tiền quỹ dẫn đến nguy cơ bóc lột lớn nhất là trong trường hợp nghiên cứu được tài trợ từ ngoài. Thật buồn, sự thật là rất nhiều trong số các nghiên cứu đang được tiến hành ở các nước đang phát triển sẽ không bao giờ được cấp phép ở các nước giàu hơn nơi cung cấp tiền quĩ nghiên cứu.
Tôi chắc rằng các bạn đang tự hỏi điều gì khiến các nước đang phát triển, nhất là các nước ở hậu sa mạc Sahara, châu Phi trở nên hấp dẫn đến thế cho các thử nghiệm HIV lâm sàng? Chà, để một thử nghiệm lâm sàng cho kết quả có giá trị và ứng dụng nhân rộng được, chúng cần được tiến hành với số lượng người tham gia lớn và tốt hơn là trên một cộng đồng với tỉ lệ nhiễm HIV mới cao. Vùng hậu sa mạc Sahara ở châu Phi khá phù hợp với định dạng này, với 22 triệu người sống chung với HIV, ước tính là khoảng 70% trong số 30 triệu người nhiễm trên toàn cầu. Thêm nữa, nghiên cứu ở châu lục này dễ dàng hơn khá nhiều vì đói nghèo trên diện rộng, các bệnh đặc hữu địa phương, và hệ thống chăm sóc sức khỏe thiếu thốn. Một kì thử nghiệm lâm sàng được coi là có khả năng đem lại lợi ích cho cộng đồng sẽ dễ được cấp phép hơn, và trong tình hình thiếu thốn một hệ thống chăm sóc sức khỏe tốt, gần như bất kì đề nghị trợ giúp y tế nào cũng sẽ được chấp nhận, vì có còn hơn không. Còn có nguyên do còn phức tạp hơn như khả năng kiện tụng thấp hơn, xét duyệt đạo đức ít sát sao hơn, và người dân tự nguyện muốn tham gia hơn trong gần như bất kì nghiên cứu nào mà chỉ cần bóng gió là sẽ chữa được bệnh. Trong tình cảnh ngân quĩ cho nghiên cứu HIV tăng ở các nước đang phát triển và xét duyệt đạo đức ở các nước giàu hơn trở nên sát sao hơn, bạn có thể thấy được tại sao bối cảnh này trở nên rất, rất hấp dẫn.
Tỉ lệ nhiễm HIV cao khiến các nhà nghiên cứu tiến hành đề án đôi khi chấp nhận được về mặt khoa học nhưng mập mờ về đạo đức trên nhiều mặt. Thế thì làm sao ta có thể đảm bảo rằng, trong quá trình tìm kiếm phương án chữa bệnh ta không lạm dụng một cách bất công những người đã bị ảnh hưởng nhiều nhất từ đại dịch rồi? Tôi mời các bạn xem xét bốn lĩnh vực mà tôi nghĩ ta có thể tập trung vào để cải thiện tình trạng hiện tại.